Kuukautismigreeni (myös katameniaalinen migreeni) tarkoittaa migreeniä, joka liittyy naisen kuukautiskiertoon. Termiä käytetään sekä aidosta kuukautismigreenistä (migreeniä esiintyy ainoastaan kuukautusten aikana) että kuukautisiin liittyvästä migreenistä (migreenikohtauksia on koko kierron ajan, mutta ne lisääntyvät tai pahenevat kuukautisten yhteydessä). Noin 7–14 %:lla naisista migreeni ilmenee vain kuukautisten aikaan (aito kuukautismigreeni), ja yli 50 %:lla migreeniä sairastavista naisista esiintyy tavalla tai toisella kuukautuksiin liittyvää migreeniä. Taustatietoina yleinen migreenin esiintyvyys on noin 40 % naisilla ja 20 % miehillä; useimmat saavat ensimmäisen migreeninsä ennen 35 vuoden ikää.
Luokittelu
Nykyiset kansainväliset luokitukset erottavat kaksi päätyyppiä:
- Puhdas kuukautismigreeni (pure menstrual migraine) – kohtaukset liittyvät ainoastaan kuukautisiin.
- Kuukautisiin liittyvä migreeni (menstrually related migraine) – migreenikohtauksia esiintyy myös muina aikoina, mutta ne vaikeutuvat tai lisääntyvät kuukautisten yhteydessä.
Oireet
Kuukautismigreenin oireet ovat pitkälti samankaltaisia kuin muissakin migreeneissä, mutta:
- kohtaukset kestävät usein pidempään ja ovat vaikeampia hoitaa kuin muut migreenikohtaukset;
- kohtaukset ovat tyypillisesti ilman auraa, mutta aura voi mahdollisesti esiintyä;
- oireisiin voi kuulua voimakas, yleensä toispuoleinen päänsärky, pahoinvointi, oksentelu, valoarkuus ja ääniherkkyys;
- aurat ovat mahdollisia ja voivat vaikuttaa näköön, tuntoaistiin, motorisiin toimintoihin tai puheeseen.
Syyt ja laukaisevat tekijät
Kuukautismigreenin tärkein liittyvä tekijä on hormonimuutokset, erityisesti estrogeenitason jyrkkä lasku kuukautiskierron luteaalivaiheesta kuukautisten alkuun. Muita laukaisevia tekijöitä voivat olla stressi, unenpuute, ruokavalion muutokset, alkoholi ja tietyt ruoka-aineet. Geneettinen alttius vaikuttaa myös migreeniriskiin.
Diagnoosi
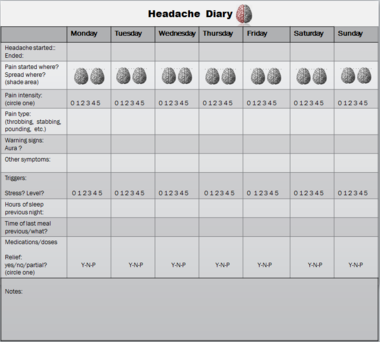
Diagnoosi perustuu yleensä oireiden kuvaukseen ja kuukautiskierron ja päänsäryn yhteyden todentamiseen. Lääkärille voi olla hyödyllistä pitää päänsärkypäiväkirjaa muutaman kuukauden ajan, jotta näkee, esiintyykö kohtauksia toistuvasti tiettyjen päivien aikana. Jos oireet poikkeavat tavallisesta tai niihin liittyy epätyypillisiä neurologisia merkkejä, tarvitaan lisätutkimuksia ja mahdollisesti neurologin arvio.
Hoito
Kuukautismigreeni on usein vaikeampi hoitaa kuin muut migreenityypit, mutta useita hoitovaihtoehtoja on. Hoito suunnitellaan yksilöllisesti ja siihen voivat osallistua lääkäri, gynekologi ja mahdollisesti päänsärkypoliklinikka.
Akuutti lääkehoito
- Nonsteroidiset tulehduskipulääkkeet (NSAID), kuten naprokseeni, voivat helpottaa kipua ja vähentää tulehdusreaktiota.
- Triptanit (esim. sumatriptaani, rizatriptaani, zolmitriptaani) ovat tehokkaita migreenin akuutissa hoidossa; joidenkin triptien vaikutus voi kuitenkin olla heikompi kuukautismigreenissä.
- Oksentelua tai pahoinvointia vastaan käytetään antiemeettejä.
Lyhytaikainen ehkäisevä hoito perimenstruaalisesti
Jos kohtaukset toistuvat säännöllisesti kuukautisten yhteydessä, voidaan aloittaa lyhytkestoinen estolääkitys juuri perimenstruaalivaiheessa (esimerkiksi 5–7 päivän jakso kuukautisia edeltäen ja alkaen). Tällöin käytössä ovat:
- pitkävaikutteiset triptan-lääkkeet (esim. frovatriptaani tai naratriptaani) annettuna ennalta määrätyn aikataulun mukaan;
- NSAID-lääkitys perimenstruaalijaksona;
- tietyissä tapauksissa yhdistelmähoito akuutin hoidon ja lyhytaikaisen eston välillä.
Hormonaaliset hoitovaihtoehdot
Koska estrogeenitason laskulla on olennainen vaikutus, hormonitasapainon muokkaaminen voi auttaa:
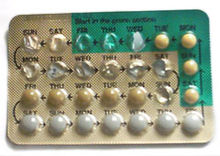
- ehkäisypillerien käyttö jatkuvana (ei taukoja) voi estää ovulaation ja vähentää kuukautisiin liittyvien migreenien esiintymistä;
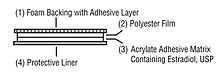
- perimenstruaalinen estrogeenilisä (transdermaalinen laastari tai geeli) voi joillekin auttaa estämään kohtauksen laukeamisen estrogeenin äkillisen laskun aikana;
- vakavissa ja hoidolle vastustavissa tapauksissa gynekologi voi harkita hormonaalisia hoitoja tai hormonihoitojen rajoja; joihinkin voimakkaisiin hoitoihin (esim. GnRH-agonistit) liittyy sivuvaikutuksia ja ne varataan yleensä vaikeimpiin tapauksiiin.
Ei-lääkkeelliset keinot
- unen, säännöllisen ruokailun ja stressin hallinnan merkitys korostuu;
- lihasten rentoutusharjoitukset, säännöllinen liikunta ja kognitiiviset tukihoidot voivat vähentää hyökkäyksiä;
- liiallisen kofeiinin ja alkoholin välttäminen sekä riittävän nesteen juominen voi auttaa.
On tärkeää keskustella hoitovaihtoehdoista hoitavan lääkärin kanssa, koska osa lääkkeistä ei sovi raskauden tai imetyksen aikana oleville naisille, ja lääkkeiden yhteensopivuus muiden sairauksien tai lääkitysten kanssa on arvioitava.
Milloin hakea apua
- jos päänsärky on uusi, muuttunut tai poikkeuksellisen voimakas;
- jos päänsäryn yhteydessä esiintyy neurologisia oireita (esim. toisen puolen heikkous, vaikea näön menetys, puheen vaikeus);
- jos tavanomaiset lääkkeet eivät tehoa tai kohtaukset rajoittavat arkea merkittävästi;
- jos suunnittelet raskautta tai olet raskaana/imetät, keskustele lääkärin kanssa turvallisista hoitovaihtoehdoista.
Kuukautismigreeni on yleinen ja usein hoitoa vaativa muoto migreenistä. Usein hyötyä saa yhdistelmästä akuuttihoitoa, perimenstruaalista estoa ja tarvittaessa hormonaalisen hoidon säätelyä. Yksilöllinen hoitosuunnitelma yhdessä lääkärin kanssa on paras tapa löytää tehokas ja turvallinen hoito.
Aiemmassa tekstissä mainittiin, että kuukautismigreeniä on pidetty erillisenä tilana ja että sitä koskeva luokittelu on muuttunut ajan myötä; kansainväliset ohjeet määrittelevät nykyisin mm. puhdasta kuukautismigreeniksi ja kuukautisiin liittyvää migreeniä, mikä auttaa sekä diagnoosissa että hoitosuunnitelman laatimisessa. Säilytä tarvittaessa päänsärkypäiväkirja ja keskustele jatkotoimista terveydenhuollon ammattilaisen kanssa.