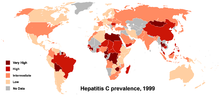
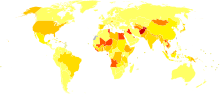
C-hepatiitti on infektio, joka vaikuttaa pääasiassa maksaan. Sairautta aiheuttaa C-hepatiittivirus (HCV). Useimmilla tartunnan saaneilla ei aluksi ole selkeitä oireita, mutta krooninen infektio voi ajan mittaan vaurioittaa maksakudosta ja johtaa arpeutumiseen. Pitkään jatkunut infektio voi aiheuttaa kirroosin ja lisätä riskiä maksasyövän kehittymiselle. Kirroosivaiheessa voi kehittyä ruokatorven ja vatsan suonten laajentumia (porttaalihypertensioon liittyviä variksia), joiden repeytyminen voi aiheuttaa hengenvaarallisen verenvuodon.
Oireet
HCV-infektion kulku voi olla jaettu akuuttiin ja krooniseen vaiheeseen. Akuutin infektion yhteydessä oireet ovat usein lieviä tai puuttuvat kokonaan, mutta voivat sisältää:
- väsymystä, yleisoireita ja lihaskipuja
- kuumetta ja pahoinvointia
- lieveää vatsakipua tai ruokahaluttomuutta
- ihottumaa tai nivelkipuja joillakin potilailla
Krooninen HCV voi pysyä oireettomana vuosia. Kun maksavaurio etenee, voi ilmetä:
- pitkäkestoista väsymystä
- keltatautia (ihon ja silmien kellastuminen)
- nesteretentio, turvotus (esim. mahaontelon neste)
- kirroosin ja maksavaurion oireita tai komplikaatioita
Tartuntatavat
C-hepatiitti tarttuu pääasiassa verikontaktissa. Tartunta tapahtuu, kun infektiivistä verta pääsee toisen henkilön verenkiertoon. Tyypillisimpiä tartuntareittejä ovat:
- suonensisäinen huumeidenkäyttö ja neulojen tai ruiskujen jakaminen
- epästeriilit lääkinnälliset tai tatuointi-/lävistysvälineet
- veren tai veren tuotteiden siirto ennen verivalvonnan tiukentumista (nykyisin verensiirrot testataan)
- synnytys (äidiltä lapselle) — vertikaalinen tartunta on mahdollista
Tartunta ei leviä tavallisesti suutelun, syljen, kosketuksen, yskimisen tai aivastelun kautta eikä rutiininomaisen käsienpuristuksen tai jakamattomien ruokailuvälineiden välityksellä. Riskialttiissa tilanteissa (esim. työperäinen pistotapahtuma terveydenhuollossa) riski on olemassa, mutta yleensä pieni.
Diagnoosi
Hepatiitti C -infektion toteaminen perustuu verikokeisiin:
- HCV-vasta-ainetesti osoittaa aiemman altistuksen tai infektion.
- HCV-RNA (PCR) näyttää aktiivisen viruskuormituksen ja vahvistaa tartunnan.
- Lisätutkimuksina voidaan käyttää maksan toiminnan mittausarvoja (ALAT, ASAT), maksakuvantamista ja elastografiaa maksan arpeutumisen arvioimiseksi; tarvittaessa tehdään maksabiopsia.
- Genotyypin määritys on aiemmin ohjannut hoitovalintaa; nykyisten laajakirjoisten lääkkeiden (DAA) ansiosta genotyypin merkitys on vähentynyt, mutta genotyypitys voi yhä olla hyödyllinen tietyissä tilanteissa.
Hoito
Viime vuosikymmeninä C-hepatiitin hoito on muuttunut merkittävästi. Nykyaikaiset suun kautta otettavat suorat viruslääkkeet (DAA, direct-acting antivirals) (esim. sofosbuviria, ledipasviria, glecapreviria, pibrentasviria ja muita yhdistelmiä) parantavat infektioita yli 95 %:ssa hoidetuista potilaista hoitojakson ollessa tavallisesti 8–12 viikkoa riippuen lääkkeistä ja potilaan tilanteesta. Nämä lääkkeet ovat hyvin siedettyjä verrattuna vanhempiin hoitoihin.
Vanhemmat hoidot, kuten peginterferoni ja ribaviriini, olivat aiemmin standardihoitoa, mutta niihin liittyi enemmän haittoja ja alhaisemmat parantumisprosentit. Nykyään niitä käytetään harvoin, lähinnä erityistapauksissa tai, jos DAA-hoito ei ole saatavilla.
C-hepatiosiirto (maksansiirto) voi olla tarpeen, jos potilaalla on vakava maksavaurio, mutta virus voidaan usein hoitaa myös ennen tai jälkeen siirron DAA-lääkkeillä. Hepatiitti C voi palata siirron jälkeen, ellei virus hoideta tehokkaasti.
Komplikaatiot ja muut vaikutukset
Krooninen HCV voi johtaa:
- maksakirroosiin ja maksavaurioihin
- maksasyöpään (hepatosellulaarinen karsinooma)
- porttaalihypertensioon ja variksivuotoihin
- maksan vajaatoimintaan
Hepatiitti C:llä on myös extrahepaattisia seurauksia, kuten seerumin cryoglobulinemia, munuaisten (membranoproliferatiivinen glomerulonefriitti) muutokset, krooninen väsymys, niveloireet ja lisääntynyt lymfooman riski.
Ennaltaehkäisy
Ei ole olemassa rokotetta C-hepatiittia vastaan, joten ehkäisy perustuu tartuntariskin vähentämiseen:
- älä jaa neuloja, ruiskuja tai muita huumeiden käyttövälineitä; käytä vaihtoneuloja ja osallistu harm reduction -palveluihin
- varmistu, että kaikki lääketieteelliset, tatuointi- ja lävistysvälineet ovat steriilejä
- verituotteet ja elintenluovutukset testataan nykyisin laaja-alaisesti, mikä on vähentänyt transfuusiotartuntoja
- terveydenhuollossa käytä suojavarusteita ja noudata ohjeita pistovammojen ehkäisyyn
- raskaana olevien HCV-positiveiden seuranta ja tarvittaessa hoito; imetys ei yleensä ole vasta-aiheista, ellei nännin yli vuotoa tai haavauma
Seurantasuositukset
HCV-infektion hallinta edellyttää pitkäaikaista seurantaa maksavaurion arvioimiseksi ja komplikaatioiden varalta. HCV-potilaille suositellaan säännöllisiä kontrollikäyntejä, laboratoriokokeita ja jos kirroosi on läsnä, maksasyövän (HCC) seurantaa kuvantamisella ja AFP-kokeilla tarpeen mukaan.
Arviot C-hepatiitin maailmanlaajuisesta esiintyvyydestä ovat vaihdelleet. WHO:n ja muiden tahojen mukaan kroonista HCV-infektiota on arvioitu olevan useita kymmeniä miljoonia ihmisiä (WHO:n arvioissa noin 71 miljoonaa kroonista infektiota vuonna 2017), kun taas varhaisemmissa arvioissa mainittiin lukuja 130–170 miljoonaa. Tarkka esiintyvyys vaihtelee maittain ja alueittain.
Jos epäilet tartuntaa tai kuulut riskiryhmään, hakeudu terveydenhuoltoon testausta varten. Varhainen diagnosointi ja nykyaikainen hoito voivat parantaa ennustetta merkittävästi ja estää vakavia komplikaatioita.
_-_en.svg.png)